нГНМНРЕПЮОХЪ Б ЛМНЦНТЮЙРНПМНИ
ОПНТХКЮЙРХЙЕ ТЮЙРНПНБ ПХЯЙЮ ХЬЕЛХВЕЯЙНИ АНКЕГМХ ЯЕПДЖЮ
е. х. яШВЕБЮ*
оН ЯКНБЮЛ ЮЙЮДЕЛХЙЮ е. вЮГНБЮ, БРНПЮЪ ОНКНБХМЮ уу БЕЙЮ
НГМЮЛЕМНБЮКЮЯЭ ЯБНЕНАПЮГМНИ ПЕБНКЧЖХЕИ Б БНГЛНФМНЯРЪУ КЕВЕМХЪ АНКЭМШУ Я
ХЬЕЛХВЕЯЙНИ АНКЕГМЭЧ ЯЕПДЖЮ (хая). дНЯРХФЕМХЪ Б АНПЭАЕ Я АНКЕГМЪЛХ ЯХЯРЕЛШ
ЙПНБННАПЮЫЕМХЪ ХГЛЕМХКХ МЕ РНКЭЙН ЯПЕДЯРБЮ Х ЛЕРНДШ КЕВЕМХЪ, МН Х ОПЕДЯРЮБКЕМХЪ
НА ЩРХУ МНГНКНЦХВЕЯЙХУ ТНПЛЮУ, ОПНДЕЛНМЯРПХПНБЮБ БНГЛНФМНЯРЭ ХУ ЩТТЕЙРХБМНИ
ОПНТХКЮЙРХЙХ, Б РНЛ ВХЯКЕ ОЕПБХВМНИ Х МЮ ОНОСКЪЖХНММНЛ СПНБМЕ. б 1998Ц.
ХЯОНКМХКНЯЭ 50 КЕР тПЕЛХМЦЕЛЯЙНЛС ХЯЯКЕДНБЮМХЧ (Framingham Heart Study), ХГЛЕМХБЬЕЛС ОНДУНДШ Й ОНМХЛЮМХЧ ГЮАНКЕБЮМХИ
ЯЕПДЕВМН-ЯНЯСДХЯРНИ ЯХЯРЕЛШ Х НОПЕДЕКХБЬЕЛС МЕНАУНДХЛНЯРЭ СВЮЯРХЪ БПЮВЮ Б
ОПНТХКЮЙРХВЕЯЙХУ ОПНЦПЮЛЛЮУ. пЕГСКЭРЮРШ тПЕЛХМЦЕЛЯЙНЦН
ХЯЯКЕДНБЮМХЪ ОНГБНКХКХ САЕДХРЕКЭМН ДНЙЮГЮРЭ ПНКЭ ЦХОЕПУНКЕЯРЕПХМЕЛХХ
(1957), ЮПРЕПХЮКЭМНИ ЦХОЕПРНМХХ (1957, 1970), ЯЮУЮПМНЦН ДХЮАЕРЮ (1974),
ЛЕМНОЮСГШ (1976), НФХПЕМХЪ (1967) ЙЮЙ ТЮЙРНПНБ ПХЯЙЮ хая Х ХМЯСКЭРЮ. яПЕДХ
ТЮЙРНПНБ ПХЯЙЮ ЩРНИ ЦПСООШ, ЯРЮБЬХУ УПЕЯРНЛЮРХИМШЛХ Х ЯДЕКЮБЬХУ МЕБНГЛНФМШЛ
КЕВЕМХЕ хая АЕГ ЙНМРПНКЪ КХОХДМНЦН ЯОЕЙРПЮ ЙПНБХ, ЯКЕДСЕР НЯНАН НРЛЕРХРЭ
ТЮЙРНПШ, НРМНЯЪЫХЕЯЪ Й НАПЮГС ФХГМХ (ЙСПЕМХЕ, ЛЮКНОНДБХФМШИ НАПЮГ ФХГМХ) Х
ЙНППЕЙРХПСЕЛШЕ МЕЛЕДХЙЮЛЕМРНГМШЛХ БНГДЕИЯРБХЪЛХ. оН
ЛЕПЕ ОПНДНКФЕМХЪ тПЕЛХМЦЕЛЯЙНЦН ХЯЯКЕДНБЮМХЪ
ПЮЯЬХПЪЧРЯЪ ОПЕДЯРЮБКЕМХЪ Н ДПСЦХУ ТЮЙРНПЮУ ПХЯЙЮ: Б ХУ ВХЯКН БНЬКХ, Б
ВЮЯРМНЯРХ ЦХОЕПТХАПХМНЦЕМЕЛХЪ (1987), КХОНОПНРЕХДШ (1994) Х СБЕКХВЕМХЕ ПЮГЛЕПНБ КЕБНЦН
ФЕКСДНВЙЮ (1994), ЦХОЕПЦНЛНЖХЯРЕХМЕЛХЪ (1996). оНКСВЕММШЕ
ДЮММШЕ ХЯЯКЕДНБЮМХИ НАНЦЮРХКХ ЛЕДХЖХМЯЙСЧ ОПЮЙРХЙС ОПЕДЯРЮБКЕМХЕЛ Н МЕГЮБХЯХЛШУ
ТЮЙРНПЮУ ПХЯЙЮ - РЕУ, БНГДЕИЯРБХЕ ЙНРНПШУ ЯЮЛН ОН ЯЕАЕ ЯОНЯНАМН СУСДЬХРЭ
ОПНЦМНГ ЯСЫЕЯРБСЧЫЕЦН ГЮАНКЕБЮМХЪ ХКХ ОПХБЕЯРХ Й ЕЦН БНГМХЙМНБЕМХЧ. оНЛХЛН
КЕЙЮПЯРБЕММНЦН БНГДЕИЯРБХЪ МЕОНЯПЕДЯРБЕММН МЮ ЯХЛОРНЛШ ЯЕПДЕВМН-ЯНЯСДХЯРШУ
ГЮАНКЕБЮМХИ, БПЮВ ДНКФЕМ СЛЕРЭ ЩТТЕЙРХБМН АНПНРЭЯЪ Я ТЮЙРНПЮЛХ ПХЯЙЮ.
"еЯКХ НФХДЮРЭ ОПНЪБКЕМХЪ ЯХЛОРНЛНБ ХЬЕЛХВЕЯЙНИ АНКЕГМХ ЯЕПДЖЮ С БЯЕУ
ОЮЖХЕМРНБ, ОНДБЕПФЕММШУ ДЕИЯРБХЧ ТЮЙРНПНБ ПХЯЙЮ, ОПЕФДЕ ВЕЛ МЮВХМЮРЭ КЕВЕМХЕ,
РН ОЕПБШЛ ЯХЛОРНЛНЛ МЕПЕДЙН ЛНФЕР ЯРЮРЭ БМЕГЮОМЮЪ ЯЛЕПРЭ" (M.Brown, J.Goldstein).
нДМХЛ ХГ НЯМНБМШУ ТЮЙРНПНБ ПХЯЙЮ
ЪБКЪЕРЯЪ ЦХОЕПУНКЕЯРЕПХМЕЛХЪ [14]. б НЯМНБЕ ДХЯКХОНОПНРЕХДЕЛХИ КЕФХР ЛСРЮЖХЪ ЯРПСЙРСПМНЦН ЦЕМЮ,
ЙНДХПСЧЫЕЦН ЯХМРЕГ ПЕЖЕОРНПНБ. щРНР ДЕТЕЙР СЛЕМЭЬЮЕР ОКНРМНЯРЭ ПЕЖЕОРНПНБ,
ЯБЪГШБЮЧЫХУ ЮРЕПНЦЕММШЕ ТПЮЙЖХХ КХОНОПНРЕХДНБ. мХГЙЮЪ
ОКНРМНЯРЭ ЩРХУ ПЕЖЕОРНПНБ СЛЕМЭЬЮЕР ХУ ЯБЪГШБЮМХЕ Х БЕДЕР Й ХГАШРНВМНЛС
МЮЙНОКЕМХЧ Б ЯБНАНДМН ЖХПЙСКХПСЧЫЕИ ЙПНБХ КХОНОПНРЕХДНБ МХГЙНИ ОКНРМНЯРХ (комо)
Х МЮПСЬЕМХЧ ХУ ЛЕРЮАНКХГЛЮ. оН УЮПЮЙРЕПХЯРХЙЕ КХОХДМНЦН ЯОЕЙРПЮ АШКН ОПЕДКНФЕМН
ДЕКЕМХЕ МЮ 5 РХОНБ [18], ХГ ЙНРНПШУ РХОШ IIю Х III ЪБКЪЧРЯЪ МЮХАНКЕЕ ЮРЕПНЦЕММШЛХ, ЙНЦДЮ ХЛЕЕРЯЪ ВЕРЙХИ ДЕТХЖХР ПЕЖЕОРНПНБ Й
комо, ГМЮВХРЕКЭМНЕ ЯНДЕПФЮМХЕ УНКЕЯРЕПХМЮ, КХОНОПНРЕХДНБ Х ЯННРМНЬЕМХЕ ЮОНб/ЮОНю>1. б ОНЯКЕДМХЕ ЦНДШ
БШЪБКЕМЮ БЮФМЮЪ ПНКЭ Б ПЮГБХРХХ ЮРЕПНЯЙКЕПНГЮ ЙНПНМЮПМШУ ЮПРЕПХИ ХЛЛСММШУ
ЛЕУЮМХГЛНБ, Б ВЮЯРМНЯРХ, НАПЮГНБЮМХЕ ЮСРНХЛЛСММШУ
ЙНЛОКЕЙЯНБ "КХОНОПНРЕХД - ЮМРХРЕКН". б ЯНЯРЮБ РЮЙХУ ЙНЛОКЕЙЯНБ Б
ЙЮВЕЯРБЕ ЮМРХЦЕМЮ БУНДЪР МЮХАНКЕЕ ЮРЕПНЦЕММШЕ ЙКЮЯЯШ
КХОНОПНРЕХДНБ - МХГЙНИ Х НВЕМЭ МХГЙНИ ОКНРМНЯРХ (конмо). оНЪБКЕМХЕ С
КХОНОПНРЕХДНБ ЮСРНЮМРХЦЕММШУ ЯБНИЯРБ ЪБКЪЕРЯЪ ХРНЦНЛ
ХУ ЛНДХТХЙЮЖХХ Б ПЕГСКЭРЮРЕ ОЕПЕЙХЯМНЦН НЙХЯКЕМХЪ КХОХДНБ (онк), ЦКХЙНГХКХПНБЮМХЪ Х Р.Д. [6]. цКЮДЙНЛШЬЕВМШЕ ЙКЕРЙХ Х
ЛЮЙПНТЮЦХ ОНД БКХЪМХЕЛ ОНБПЕФДЕМХЪ ЩМДНРЕКХЪ Х ХГАШРЙЮ комо МЮВХМЮЧР
ОПНКХТЕПХПНБЮРЭ. б ОПНЖЕЯЯЕ ОПНКХТЕПЮЖХХ Б ХУ ЖХРНОКЮГЛС ОПНМХЙЮЕР АНКЭЬНЕ
ЙНКХВЕЯРБН КХОХДНБ. оПНХЯУНДХР РПЮМЯТНПЛЮЖХЪ ЛЮЙПНТЮЦНБ Б ОЕМХЯРШЕ ЙКЕРЙХ,
ЙНРНПШЕ Х ЯНЯРЮБКЪЧР ЮРЕПНЛС [15]. оПНВМНЯРЭ ЮРЕПНЯЙКЕПНРХВЕЯЙНИ АКЪЬЙХ
НОПЕДЕКЪЕРЯЪ ЯНЯРНЪМХЕЛ ЕЕ ТХАПНГМНИ ЙЮОЯСКШ, ОНЙПШЬЙХ, НРДЕКЪЧЫЕИ АНЦЮРНЕ
КХОХДЮЛХ РПНЛАНЦЕММНЕ ЪДПН НР ЙПНБХ. аКЪЬЙХ,
ОПЕДПЮЯОНКНФЕММШЕ Й ПЮГПШБЮЛ, МЮГШБЮЧРЯЪ "ПЮМХЛШЛХ". хУ УЮПЮЙРЕПХГСЕР
АНКЭЬНЕ ЪДПН Х РНМЙЮЪ ОНЙПШЬЙЮ, ЯНДЕПФЮЫЮЪ ЛЮКНЕ ВХЯКН ЦКЮДЙНЛШЬЕВМШУ ЙКЕРНЙ.
йЮОЯСКС НЯКЮАКЪЕР БНЯОЮКЕМХЕ БМСРПХ АКЪЬЙХ, ЯНОПНБНФДЮЧЫЕЕЯЪ ХМТХКЭРПЮЖХЕИ р-КХЛТНЖХРНБ
Х ЛЮЙПНТЮЦНБ. бНЯОЮКХРЕКЭМЮЪ ПЕЮЙЖХЪ ПЮЯЯЛЮРПХБЮЕРЯЪ ЙЮЙ НДХМ ХГ НЯМНБМШУ
ЛЕУЮМХГЛНБ НЯКЮАКЕМХЪ ОНЙПШЬЙХ, Р.Й. ЛЮЙПНТЮЦХ ЪБКЪЧРЯЪ ХЯРНВМХЙНЛ ТЕПЛЕМРНБ,
ПЮГПСЬЮЧЫХУ ЙНККЮЦЕМ Х ДПСЦХЕ ЩКЕЛЕМРШ ЙЮОЯСКШ. яРХЛСКЪРНПЮЛХ ЛЮЙПНТЮЦНБ Х р-КХЛТНЖХРНБ
ЪБКЪЧРЯЪ ОЕПЕЙХЯМННЙХЯКЕММШЕ комо.
б ПЪДЕ ЩОХДЕЛХНКНЦХВЕЯЙХУ
ХЯЯКЕДНБЮМХИ ДНЙЮГЮМН, ВРН ПЪД ТЮЙРНПНБ, СВЮЯРБСЧЫХУ Б ОПНЖЕЯЯЕ ЯБЕПРШБЮМХЪ
ЙПНБХ, СБЕКХВХБЮЧР ПХЯЙ ПЮГБХРХЪ хая. щРН - ОНБШЬЕММШИ СПНБЕМЭ Б ОКЮГЛЕ
ТХАПХМНЦЕМЮ, VII ТЮЙРНПЮ ЯБЕПРШБЮМХЪ ЙПНБХ,
ТЮЙРНПЮ бХККЕАПЮМДЮ; ОНБШЬЕММЮЪ ЮЦПЕЦЮЖХЪ
РПНЛАНЖХРНБ, ЯМХФЕММЮЪ ТХАПХМНКХРХВЕЯЙЮЪ ЮЙРХБМНЯРЭ.
мЮХАНКЕЕ ДЕРЮКЭМН ХГСВЕМЮ ПНКЭ ТХАПХМНЦЕМЮ ЙЮЙ ЯЮЛНЯРНЪРЕКЭМНЦН ТЮЙРНПЮ,
СБЕКХВХБЮЧЫЕЦН ПХЯЙ ПЮГБХРХЪ ЯЕПДЕВМН-ЯНЯСДХЯРШУ ГЮАНКЕБЮМХИ Б 2-3 ПЮГЮ. оПХ
хая НРЛЕВЮЕРЯЪ ПНЯР ЮЦПЕЦЮЖХХ РПНЛАНЖХРНБ Х ОНЪБКЕМХЕ ЛХЙПНЮЦПЕЦЮРНБ Б
ПЮГБЕРБКЕМХЪУ ЙНПНМЮПМШУ ЮПРЕПХИ, ЙНРНПНЕ НАСЯКНБКЕМН СБЕКХВЕМХЕЛ ОПНДСЙЖХХ
РПНЛАНЖХРЮЛХ РПНЛАНЙЯЮМЮ Х ЦХОЕПОПНДСЙЖХЕИ
ОПНЙНЮЦСКЪМРМШУ ТЮЙРНПНБ, ВРН БЕДЕР Й МЮПСЬЕМХЧ ЛХЙПНЖХПЙСКЪЖХХ Х ОПНЦПЕЯЯХПНБЮМХЧ ХЬЕЛХХ ЛХНЙЮПДЮ.
дХМЮЛХВЕЯЙНЕ ПЮБМНБЕЯХЕ ЛЕФДС РПНЛАНЙЯЮМНЛ Х ОПНЯРЮЖХЙКХМНЛ ОПХ хая МЮПСЬЮЕРЯЪ Б ЯРНПНМС СБЕКХВЕМХЪ
ОЕПБНЦН. щРН РЮЙФЕ ЪБКЪЕРЯЪ НДМХЛ ХГ БЮФМЕИЬХУ ГБЕМЭЕБ ОЮРНЦЕМЕГЮ хая [1].
дНЙЮГЮМЮ ПНКЭ ОПНЖЕЯЯНБ
ОЕПЕЙХЯМНЦН НЙХЯКЕМХЪ КХОХДНБ Б ОЮРНЦЕМЕГЕ ХЬЕЛХВЕЯЙХУ ОНБПЕФДЕМХИ ЛХНЙЮПДЮ [5,
8]. сЯХКЕМХЕ ЯБНАНДМН-ПЮДХЙЮКЭМНЦН онк ОПХ
ЮРЕПНЯЙКЕПНГЕ ПЮГБХБЮЕРЯЪ БЯКЕДЯРБХЕ СБЕКХВЕМХЪ ЯНДЕПФЮМХЪ УНКЕЯРЕПХМЮ Б АХНЛЕЛАПЮМЮУ РЙЮМХ ЯНЯСДНБ ОПХ ЦХОЕПУНКЕЯРЕПХМЕЛХХ
Х ПЮЯЖЕМХБЮЕРЯЪ ЙЮЙ МНПЛЮКЭМЮЪ ТХГХНКНЦХВЕЯЙЮЪ ПЕЮЙЖХЪ, МЮОПЮБКЕММЮЪ МЮ
БШПЮБМХБЮМХЕ ЯРЮАХКЭМНЯРХ ТХГХЙН-УХЛХВЕЯЙХУ УЮПЮЙРЕПХЯРХЙ КХОХДМНЦН АХЯКНЪ. нАПЮРМНИ ЯРНПНМНИ ОПНЖЕЯЯЮ ЪБКЪЕРЯЪ НАПЮГНБЮМХЕ ОПХ
ЩРНЛ Б РНЙЕ ЙПНБХ ОЕПЕЙХЯМННЙХЯКЕММШУ, Р.Е.
ЛНДХТХЖХПНБЮММШУ ЮРЕПНЦЕММШУ КХОНОПНРЕХДНБ [3-4,
11-12]. хУ ОЮРНКНЦХВЕЯЙСЧ ЯСРЭ НОПЕДЕКЪЕР РН, ВРН ЛНДХТХЖХПНБЮММШЕ КХОНОПНРЕХДШ
Б ЯХКС ЯБНЕИ РНЙЯХВМНЯРХ ОНБПЕФДЮЧР ЩМДНРЕКХЮКЭМШИ ОНЙПНБ ЮПРЕПХИ, ЪБКЪЪЯЭ
ОЕПБНОПХВХМНИ ЮРЕПНЯЙКЕПНРХВЕЯЙНЦН ОПНЖЕЯЯЮ, ЙПНЛЕ РНЦН,ХДЕР ХМРЕМЯХБМНЕ МЮЙНОКЕМХЕ ХУ Я ОНЛНЫЭЧ ЛЮЙПНТЮЦНБ
Б ЩМДНРЕКХЮКЭМШУ ЙКЕРЙЮУ ЯНЯСДНБ, Б ЛЕЯРЮУ ОНБПЕФДЕМХЪ, ОПНХЯУНДХР ХУ
РПЮМЯТНПЛЮЖХЪ Б ОЕМХЯРШЕ ЙКЕРЙХ, ЯНЯРЮБКЪЧЫХЕ НЯМНБС ЮРЕПНЯЙКЕПНРХВЕЯЙНИ
АКЪЬЙХ. юЙРХБЮЖХЪ онк ЯБЪГЮМЮ Я МЮЙНОКЕМХЕЛ КХОХДМШУ ЦХДПНОЕПЕЙХЯЕИ,
НАПЮГСЧЫХУЯЪ ГЮ ЯВЕР ЯБНАНДМН-ПЮДХЙЮКЭМНЦН НЙХЯКЕМХЪ,
Ю РЮЙФЕ БНГПЮЯРЮМХЪ СПНБМЪ ЮЙРХБЮРНПНБ НЙЯХДЮМРМНИ
ЯХЯРЕЛШ Х МЮЙНОКЕМХЪ Б ЙЮПДХНЛХНЖХРЮУ ФХПМШУ ЙХЯКНР.
вПЕГЛЕПМЮЪ ЮЙРХБЮЖХЪ онк СЯСЦСАКЪЕР РЪФЕЯРЭ ЩМЕПЦЕРХВЕЯЙНЦН ДЕТХЖХРЮ,
ПЮЯЯРПНИЯРБН ЩКЕЙРПНЛЕУЮМХВЕЯЙНЦН ЯНОПЪФЕМХЪ Х СЦМЕРЕМХЕ ТСМЙЖХХ ЙЮПДХНЛХНЖХРНБ. юЙРХБЮЖХЪ онк ЯОНЯНАЯРБСЕР СЯХКЕМХЧ
ЮЦПЕЦЮЖХХ РПНЛАНЖХРНБ [17]. мЮЙНОКЕМХЕ ЙЮРЕУНКЮЛХМНБ Б ЯЕПДЖЕ ЯРХЛСКХПСЕР онк,
ДЕЯРЮАХКХГХПСЕР ЛЕЛАПЮМШ КХГНЯНЛ, БЕДЕР Й БШУНДС ОПНРЕНКХРХВЕЯЙХУ ТЕПЛЕМРНБ Х ЮСРНКХГС ЯСАЙКЕРНВМШУ ЯРПСЙРСП Х ЙКЕРНЙ ЛХНЙЮПДЮ. хЛЕЕРЯЪ
БГЮХЛНЯБЪГЭ ЯРЕОЕМХ ХМРЕМЯХТХЙЮЖХХ ЯБНАНДМН-ПЮДХЙЮКЭМШУ
ОПНЖЕЯЯНБ Я РЪФЕЯРЭЧ хая Х ЯНЯРНЪМХЕЛ ЯХЯРЕЛШ ЮМРХНЙЯХДЮМРМНИ
ГЮЫХРШ [16].
хая - НДМН ХГ ЯЮЛШУ
РЪФЕКШУ ОН РЕВЕМХЧ Х ОНЯКЕДЯРБХЪЛ ГЮАНКЕБЮМХИ Х, МЕЯЛНРПЪ МЮ ЙНКНЯЯЮКЭМШЕ
ХМБЕЯРХЖХХ Б ЕЕ ОПНТХКЮЙРХЙС Х КЕВЕМХЕ, ЯНУПЮМЪЕР 1-Е ЛЕЯРН ЯПЕДХ ОПХВХМ
ЯЛЕПРМНЯРХ. я РЕНПЕРХВЕЯЙНИ Х ОПЮЙРХВЕЯЙНИ РНВЕЙ ГПЕМХЪ
БЮФМШЛ ДКЪ НЖЕМЙХ ПХЯЙЮ ПЮГБХРХЪ ЯЕПДЕВМН-ЯНЯСДХЯРШУ ГЮАНКЕБЮМХИ ЪБХКНЯЭ
ББЕДЕМХЕ ОНМЪРХЪ Н ЯСЛЛЮПМНЛ (ЦКНАЮКЭМНЛ) ПХЯЙЕ (СВХРШБЮЕРЯЪ БГЮХЛНДЕИЯРБХЕ
ЛЕФДС ЯНАНИ ПЪДЮ ТЮЙРНПНБ Я АНКЕЕ ГМЮВХРЕКЭМШЛ ПНЯРНЛ ПХЯЙЮ, ВЕЛ ОПХ ХУ ОПНЯРНЛ
ЯСЛЛХПНБЮМХХ С ЙНМЙПЕРМНЦН КХЖЮ).
сЯОЕЬМН ПЮГБХБЮЧРЯЪ МНБШЕ РЕУМНКНЦХХ, МЮОПЮБКЕММШЕ МЮ
СКСВЬЕМХЕ ЙЮВЕЯРБЮ ДХЮЦМНЯРХЙХ, КЕВЕМХЪ Х ОПНТХКЮЙРХЙХ. нГНМНРЕПЮОХЪ
ЪБКЪЕРЯЪ НДМХЛ ХГ ОЕПЯОЕЙРХБМШУ МЮОПЮБКЕМХИ ДКЪ КЕВЕМХЪ Х ОПНТХКЮЙРХЙХ
ЯЕПДЕВМН-ЯНЯСДХЯРШУ ГЮАНКЕБЮМХИ Х хая. дЕИЯРБХЕ НГНМЮ МЮ НПЦЮМХГЛ ВЕКНБЕЙЮ
ЛМНЦННАПЮГМН. мЮЙНОКЕМ АНКЭЬНИ ТЮЙРХВЕЯЙХИ ЛЮРЕПХЮК, ЙНРНПШИ
ОНГБНКЪЕР ЯВХРЮРЭ, ВРН ДЕИЯРБХЕ НГНМЮ ОПХ ББЕДЕМХХ Б НПЦЮМХГЛ ОПНЪБКЪЕРЯЪ МЮ
ЯСАЙКЕРНВМНЛ, ЙКЕРНВМНЛ, РЙЮМЕБНЛ, НПЦЮММНЛ, ЯХЯРЕЛМНЛ Х НПЦЮМХГЛЕММНЛ СПНБМЪУ
[9]. нДМЮ ХГ РНВЕЙ ОПХКНФЕМХЪ НГНМЮ - онк. аНКЭЬНЕ ВХЯКН ОЮРНКНЦХВЕЯЙХУ
ОПНЖЕЯЯНБ ЯНОПНБНФДЮЕРЯЪ МЮПСЬЕМХЕЛ онк ОНКОНКХМЕМЮЯШЫЕММШУ
ФХПМШУ ЙХЯКНР (омфй), ЙЮЙ БУНДЪЫХУ Б ЯНЯРЮБ ПЮГКХВМШУ ЛЕЛАПЮММШУ ЯРПСЙРСП
ЙКЕРНЙ, РЮЙ Х ХЯОНКЭГСЕЛШУ Б ЙЮВЕЯРБЕ ЩМЕПЦЕРХВЕЯЙНЦН ЯСАЯРПЮРЮ. бБЕДЕМХЕ НГНМЮ
СЯХКХБЮЕР онк, МН Х ЯРХЛСКХПСЕР БМСРПХЙКЕРНВМШИ ЯХМРЕГ ЮМРХНЙЯХДЮМРНБ. щРН ДЮЕР
БНГЛНФМНЯРЭ ЙКЕРЙЕ НЯСЫЕЯРБКЪРЭ ДКЪ ЩМЕПЦЕРХВЕЯЙХУ ЖЕКЕИ МЕ РНКЭЙН БМСРПХ-, МН Х БМЕЛХРНУНМДПХЮКЭМНЕ
НЙХЯКЕМХЕ ФХПМШУ ЙХЯКНР Б ОПНЖЕЯЯЕ w-НЙХЯКЕМХЪ ЦКХНЙЯХКЮРМНЦН ЖХЙКЮ. оПХ ПЮГКХВМШУ ОЮРНКНЦХВЕЯЙХУ
ЯНЯРНЪМХЪУ, ЯНОПНБНФДЮЧЫХУЯЪ ЦХОНЙЯХЕИ, ОПНХЯУНДХР БМСРПХЙКЕРНВМЮЪ
РПЮМЯТНПЛЮЖХЪ ФХПМШУ ЙХЯКНР Б СЦКЕБНДШ Х ЯБЪГЮММНЕ Я ЩРХЛ СЯХКЕМХЕ ЦКХЙНКХГЮ.
омфй ЪБКЪЧРЯЪ ЯБНЕЦН ПНДЮ БМСРПХЙКЕРНВМШЛХ "ЦНПЛНМЮЛХ", ПЕЦСКХПСЧЫХЛХ
ЯХМРЕГ Х ЮЙРХБМНЯРЭ НЯМНБМШУ ТЕПЛЕМРНБ ЙЮРЮАНКХГЛЮ ФХПМШУ ЙХЯКНР, Ю РЮЙФЕ ХУ ОЕПНЙЯХЯНЛЮКЭМНЕ НЙХЯКЕМХЕ. оПХ НГНМНРЕПЮОХХ
Б ЦЕОЮРНЖХРЮУ БНГПЮЯРЮЕР ЯНДЕПФЮМХЕ ОЕПНЙЯХЯНЛ Х ЛЕЛАПЮМ ЦКЮДЙНЦН ЩМДНОКЮГЛЮРХВЕЯЙНЦН ПЕРХЙСКСЛЮ, Р.Е. СКЭРПЮЯРПСЙРСП, Я ЙНРНПШЛХ ЯБЪГЮМШ
ОПНЖЕЯЯШ ЯХМРЕГЮ ЙЮРЮКЮГШ, ЖХРНУПНЛЮ п450
ЦКХНЙЯХКЮРМНЦН ЖХЙКЮ Х w-НЙХЯКЕМХЪ омфй. нГНМ ЮЙРХБМН БГЮХЛНДЕИЯРБСЕР Я МЕМЮЯШЫЕММШЛХ ФХПМШЛХ ЙХЯКНРЮЛХ, ПЮГПШБЮЪ ДКХММШЕ ЖЕОХ МЮ
АНКЕЕ ЙНПНРЙХЕ ТПЮЦЛЕМРШ, ЙНРНПШЕ ОПНМХЙЮЧР Б ЛХРНУНМДПХХ Х БЙКЧВЮЧРЯЪ Б b-НЙХЯКЕМХЕ Я
НАПЮГНБЮМХЕЛ ЮЖЕРХК-йНю Х ОНЯКЕДСЧЫЕИ ЮЙРХБЮЖХЕИ
ЖХЙКЮ КХЛНММНИ ЙХЯКНРШ.
мЕЯЛНРПЪ МЮ ПЪД РЕНПЕРХВЕЯЙХУ ОСАКХЙЮЖХИ Н
ПЮГМННАПЮГМШУ АХНКНЦХВЕЯЙХУ ЯБНИЯРБЮУ НГНМЮ, ОПХЛЕМЕМХЕ НГНМНРЕПЮОХХ
Б ЙНЛОКЕЙЯЕ ЯЮМЮРНПМНЦН КЕВЕМХЪ ОЮЖХЕМРНБ Я хая Х ЯРЕМНЙЮПДХЕИ МЮОПЪФЕМХЪ МЕ
НОХЯЮМН.
жЕКЭ ПЮАНРШ - НЖЕМЙЮ БКХЪМХЪ НГНМНРЕПЮОХХ МЮ ДХМЮЛХЙС
АХНУХЛХВЕЯЙХУ ОНЙЮГЮРЕКЕИ ЙПНБХ, НРПЮФЮЧЫХУ ЕЕ ПЕНКНЦХВЕЯЙХЕ ЯБНИЯРБЮ Х
ЯНЯРНЪМХЕ ОПННЙЯХДЮМРМНИ Х ЮМРХНЙХЯКХРЕКЭМНИ
ЯХЯРЕЛ С АНКЭМШУ ЯРЕМНЙЮПДХЕИ МЮ ЯЮМЮРНПМНЛ ЩРЮОЕ КЕВЕМХЪ; ПЮГПЮАНРЙЮ
ЮДЕЙБЮРМНИ ЛЕРНДХЙХ ОПХЛЕМЕМХЪ НГНМНРЕПЮОХХ Б
ЙНЛОКЕЙЯЕ ЯЮМЮРНПМН-ЙСПНПРМНЦН КЕВЕМХЪ (яйк) С АНКЭМШУ хая Х ЯРЕМНЙЮПДХЕИ I-III тй Б СЯКНБХЪУ БКЮФМНЦН ЯСАРПНОХВЕЯЙНЦН ЙКХЛЮРЮ
яНВХ.
лЮРЕПХЮК Х
ЛЕРНДШ. нАЯКЕДНБЮМН 313 ОЮЖХЕМРНБ ЯН
ЯРЕМНЙЮПДХЕИ МЮОПЪФЕМХЪ I-II-III тй. б НЯМНБМНИ ЦПСООЕ ОЮЖХЕМРНБ, ОНКСВЮБЬХУ
ЙНЛОКЕЙЯМНЕ ЯЮМЮРНПМН-ЙСПНПРМНЕ КЕВЕМХЕ Х НГНМНРЕПЮОХЧ,
АШКН НАЯКЕДНБЮМН ДН Х ОНЯКЕ КЕВЕМХЪ 217 ВЕКНБЕЙ, ХГ
МХУ: ЛСФВХМ - 143 ВЕК. (65,9%), ФЕМЫХМ - 74 ВЕК. (34,1%).б
ЙНМРПНКЭМНИ ЦПСООЕ Я РПЮДХЖХНММШЛ ЯЮМЮРНПМН-ЙСПНПРМШЛ КЕВЕМХЕЛ НАЯКЕДНБЮМН 96
ВЕКНБЕЙ, ХГ МХУ ЛСФВХМ - 58 (60,4%) ВЕК., ФЕМЫХМ - 38 (39,6%) ВЕК.. оНД
МЮАКЧДЕМХЕЛ МЮУНДХКХЯЭ ОПЕХЛСЫЕЯРБЕММН АНКЭМШЕ Я хая: ЯРЕМНЙЮПДХЕИ МЮОПЪФЕМХЪ II тй (218 ВЕК), Я
ДКХРЕКЭМНЯРЭЧ ГЮАНКЕБЮМХЪ ДН 5 КЕР - 151 ВЕК. (48,2%), Я МЮХАНКЕЕ ВЮЯРШЛХ
ТЮЙРНПЮЛХ ПХЯЙЮ: ЮПРЕПХЮКЭМНИ ЦХОЕПРЕМГХЕИ - 206 ВЕК (65,8%), ЦХОЕПУНКЕЯРЕПХМЕЛХЕИ - 225 ВЕК. (71,9%); МЮПСЬЕМХЪЛХ
Б ЯХЯРЕЛЕ ЦЕЛНЯРЮГЮ - 147 ВЕК. (46,9%). хГ ЯНОСРЯРБСЧЫХУ ГЮАНКЕБЮМХИ НРЛЕВЕМШ: ЛНВЕЙЮЛЕММЮЪ АНКЕГМЭ - С 68 ВЕК., ЯЮУЮПМШИ ДХЮАЕР
- С 52 ВЕКНБЕЙ. б 34 ЯКСВЮЪУ С АНКЭМШУ Б ЮМЮЛМЕГЕ АШК ОЕПЕМЕЯЕММШИ ХМТЮПЙР
ЛХНЙЮПДЮ.
йСПЯ НГНМНРЕПЮОХХ ЯНЯРНЪК ХГ БМСРПХБЕММНЦН ЙЮОЕКЭМНЦН ББЕДЕМХЪ
НГНМХПНБЮММНЦН ТХГХНКНЦХВЕЯЙНЦН ПЮЯРБНПЮ (нтп) - 200,0 ЛК Я ЙНМЖЕМРПЮЖХЕИ НГНМЮ
1,0-1,5 ЛЦ/К 2-3 ПЮГЮ Б МЕДЕКЧ Б ЙНКХВЕЯРБЕ НР 5 ДН 9 ОПНЖЕДСП Б ЙНЛОКЕЙЯЕ
ЯЮМЮРНПМН-ЙСПНПРМНЦН КЕВЕМХЪ Я СВЕРНЛ ОНЙЮГЮММШУ ПЕФХЛНБ ДБХЦЮРЕКЭМНИ
ЮЙРХБМНЯРХ, МЮ ТНМЕ РЮКЮЯЯНРЕПЮОХХ, ЮЩПНРЕПЮОХХ, ЦЕКХНРЕПЮОХХ,
"ЫЮДЪЫЕИ" АЮКЭМЕНРЕПЮОХХ, ЦХДПНОЮРХВЕЯЙХУ ОПНЖЕДСП, ДХЕРНРЕПЮОХХ. оПХЛЕМЪКЯЪ РНР ДХЮОЮГНМ
ЙНМЖЕМРПЮЖХИ НГНМЮ, ОПХ ХЯОНКЭГНБЮМХХ ЙНРНПНЦН МЕ ОПНХЯУНДХКН ЮЙРХБЮЖХХ онк Б
ЩЙЯОЕПХЛЕМРЮУ in vitro. дКЪ ЙНМРПНКЪ Х ОНДАНПЮ ЯУЕЛШ КЕВЕМХЪ
ХЯОНКЭГНБЮКЯЪ ЛЕРНД НОПЕДЕКЕМХЪ онк Х ЮЙРХБМНЯРХ ЮМРХНЙХЯКХРЕКЭМНИ
ЯХЯРЕЛШ НПЦЮМХГЛЮ ЛЕРНДНЛ ХМДСЖХПНБЮММНИ АХНУЕЛХКЧЛХМЕЯЖЕМЖХХ
йНЛОКЕЙЯМН
НАЯКЕДНБЮКХ БЯЕУ АНКЭМШУ ДН Х ОНЯКЕ КЕВЕМХЪ.
оНЙЮГЮРЕКХ ЙНЮЦСКНЦПЮЛЛШ НОПЕДЕКЪКХ МЮ 2-ЙЮМЮКЭМНЛ
НОРХВЕЯЙНЛ ЙНЮЦСКНЛЕРПЕ Cormay
KG-1. йХМЕРХЙС ЮЦПЕЦЮЖХХ РПНЛАНЖХРНБ НЖЕМХБЮКХ Я ОНЛНЫЭЧ 2-ЙЮМЮКЭМНЦН
КЮГЕПМНЦН ЮМЮКХГЮРНПЮ ("Biola LTD -
230", пНЯЯХЪ). б ЙЮВЕЯРБЕ ХМДСЙРНПЮ ЮЦПЕЦЮЖХХ ХЯОНКЭГНБЮКХ ЮДЕМНГХМДХТНЯТЮР (юдт) Б ЙНМЖЕМРПЮЖХХ 0,5 ЛЙл. оНКСВЮКХ КХОХДНЦПЮЛЛС,
ОПХ ЩРНЛ ЯНДЕПФЮМХЕ НАЫЕЦН
УНКЕЯРЕПХМЮ (уя), РПХЦКХЖЕПХДНБ (рц) НОПЕДЕКЪКХ
ТЕПЛЕМРЮРХБМШЛ ЛЕРНДНЛ, УНКЕЯРЕПХМ КХОНОПНРЕХДНБ БШЯНЙНИ ОКНРМНЯРХ (уя кобо) -
ТКНРЮЖХНММШЛ ЛЕРНДНЛ МЮ ЮООЮПЮРЕ Cormay Plus. сПНБЕМЭ УНКЕЯРЕПХМЮ КХОНОПНРЕХДНБ НВЕМЭ МХГЙНИ
ОКНРМНЯРХ (уя конмо) НОПЕДЕКЪКХ ЙЮЙ рц/2,2. сПНБЕМЭ УНКЕЯРЕПХМЮ КХОНОПНРЕХДНБ
МХГЙНИ ОКНРМНЯРХ уя комо ПЮЯЯВХРШБЮКХ ОН ТНПЛСКЕ тПХДБЮКЭДЮ:
уя комо = НАЫХИ уя - (уя кобо + рц/2,2). нОПЕДЕКЕМХЕ онк Х ЮЙРХБМНЯРХ ЮМРХНЙХЯКХРЕКЭМНИ
ЯХЯРЕЛШ НПЦЮМХГЛЮ БЕКХ ЛЕРНДНЛ ХМДСЖХПНБЮММНИ АХНУЕЛХКЧЛХМЕЯЖЕМЖХХ
(хаук), ОПХ ЙНРНПНИ ОПНХЯУНДХКН
ЙЮРЮКХРХВЕЯЙНЕ ПЮГКНФЕМХЕ ОЕПЕЙХЯХ БНДНПНДЮ ХНМЮЛХ ЛЕРЮККЮ Я ОЕПЕЛЕММНИ
БЮКЕМРМНЯРЭЧ - ДБСУБЮКЕМРМШЛ ФЕКЕГНЛ [01][10]. хГЛЕПЕМХЕ
хаук БЕКНЯЭ МЮ аук-06, ЯНОПЪФЕММНЛ Я IBM PC/AT Б
ДХЮКНЦНБНЛ ПЕФХЛЕ (ПЮГПЮАНРЙЮ мХФЕЦНПНДЯЙНЦН мхж
"аХНТЮПЛЮБРНЛЮРХЙЮ"). яРЮРХЯРХВЕЯЙЮЪ НАПЮАНРЙЮ ЛЮРЕПХЮКЮ ОПНБНДХКЮЯЭ МЮ НЯМНБЕ
ЯРЮРХЯРХВЕЯЙНЦН ОЮЙЕРЮ "Stastistika
5.0". яРЮРХЯРХВЕЯЙХ ГМЮВХЛШЛХ ЯВХРЮКХ ПЮГКХВХЪ ОПХ П<0,05.
пЕГСКЭРЮРШ. оН ДЮММШЛ КХРЕПЮРСПШ, ЩТТЕЙР РНПЛНФЕМХЪ ЮРЕПНЦЕМЕГЮ ОПХ ОПХЛЕМЕМХХ НГНМНРЕПЮОХХ
НАЕЯОЕВХБЮЕРЯЪ ГЮ ЯВЕР СЛЕМЭЬЕМХЪ ЙНКХВЕЯРБЮ ЮРЕПНЦЕММШУ
ТПЮЙЖХИ КХОНОПНРЕХДНБ Х МЕОНЯПЕДЯРБЕММН ГЮБХЯХР НР МНПЛЮКХГСЧЫЕЦН БКХЪМХЪ НГНМЮ
МЮ БНЯЯРЮМНБКЕМХЕ ДХМЮЛХВЕЯЙНЦН ПЮБМНБЕЯХЪ ЛЕФДС онк Х ЮМРХНЙЯХДЮМРМНИ
ЯХЯРЕЛНИ ГЮЫХРШ НПЦЮМХГЛЮ [9, 13]. дЮММШЕ ЮМЮКХГЮ ДХМЮЛХЙХ КХОХДМНЦН НАЛЕМЮ Х
онк С АНКЭМШУ ЯРЕМНЙЮПДХЕИ НЯМНБМНИ ЦПСООШ ЯКСФЮР ДНЙЮГЮРЕКЭЯРБНЛ ОПХБНДХЛШУ
БШЬЕ ЩТТЕЙРНБ НГНМНРЕПЮОХХ. оНД БКХЪМХЕЛ НГНМЮ
ДНЯРНБЕПМН ЯМХФЮКЯЪ ЯПЕДМХИ СПНБЕМЭ НАЫЕЦН УНКЕЯРЕПХМЮ МЮ 18,4%, ЮРЕПНЦЕММШУ ТПЮЙЖХИ КХОНОПНРЕХДНБ: комо Х конмо МЮ 28,7%,
рц МЮ 17,2%, ХМДЕЙЯЮ ЮРЕПНЦЕММНЯРХ МЮ 24,1%. б
НЯМНБМНИ ЦПСООЕ Б УНДЕ КЕВЕМХЪ БШЪБКЕМЮ РЕМДЕМЖХЪ Й ОНБШЬЕМХЧ кобо МЮ 3,7%. б
ЙНМРПНКЭМНИ ЦПСООЕ ДНЯРНБЕПМШУ ПЕГСКЭРЮРНБ МЕ ОНКСВЕМН.
б ОНЯКЕДМХЕ ЦНДШ
АНКЭЬНЕ БМХЛЮМХЕ Б ОПНТХКЮЙРХВЕЯЙНИ ЛЕДХЖХМЕ СДЕКЪЕРЯЪ БШЪБКЕМХЧ ЦПСОО ПХЯЙЮ МЮ
НЯМНБЕ СПНБМЕИ ПХЯЙЮ ПЮГБХРХЪ хая ОН ЯНДЕПФЮМХЧ уя кобо Б ЙПНБХ ОПХ ДХЯКХОНПОПНРЕХДЕЛХЪУ [7]. дКЪ ОПНБЕДЕМХЪ РЮЙНИ НЖЕМЙХ
ОЮЖХЕМРШ, ОНКСВЮБЬХЕ НГНМНРЕПЮОХЧ, АШКХ ПЮГДЕКЕМШ ОН
ОНКС Х СПНБМЪЛ ПХЯЙЮ хая: БШЯНЙХИ Х СЛЕПЕММШИ (С ЛСФВХМ ОПХ уя кобо<1,45, С
ФЕМЫХМ <1,68); МСКЕБНИ (С ЛСФВХМ ОПХ уя кобо>1,45, С ФЕМЫХМ>1,68). оПХ
НЖЕМЙЕ ОЮПЮЛЕРПНБ КХОХДНЦПЮЛЛШ Б НЯМНБМНИ ЦПСООЕ Я
БШЯНЙХЛ Х СЛЕПЕММШЛ ПХЯЙНЛ С ЛСФВХМ БШЪБКЕМН ДНЯРНБЕПМШИ ПНЯР коБо Я 1,17+0,02 ДН 1,30+0,03
ЛЛНКЭ/К, ДНЯРНБЕПМНЕ ЯМХФЕМХЕ ХМДЕЙЯЮ ЮРЕПНЦЕММНЯРХ Я 4,64+0,11 ДН 3,28+0,09 С.Е., НАЫЕЦН УНКЕЯРЕПХМЮ - Я 6,61+0,22
ДН 5,57+0,13 ЛЛНКЭ/К, рц - Я 1,64+0,09
ДН 1,42+0,07 ЛЛНКЭ/К, комо - Я 4,77+0,01
ДН 3,57+0,03 ЛЛНКЭ/К, конмо - Я 0,75+0,07
ЛЛНКЭ/К ДН 0,66+0,08 ЛЛНКЭ/К;
Б ЦПСООЕ ЛСФВХМ Я МСКЕБШЛ ПХЯЙНЛ НРЛЕВЮКЯЪ ДНЯРНБЕПМШИ ЯОЮД НАЫЕЦН УНКЕЯРЕПХМЮ
Я 6,83+0,16 ДН 5,64+0,18 ЛЛНКЭ/К, комо
- Я 4,34+0,09 ДН 3,41+0,07 ЛЛНКЭ/К Х
БШЪБКЕМЮ РЕМДЕМЖХЪ Й ЯМХФЕМХЧ ХМДЕЙЯЮ ЮРЕПНЦЕММНЯРХ Х
рц, ВРН СЙЮГШБЮКН МЮ СКСВЬЕМХЕ КХОХДМНЦН НАЛЕМЮ. б НЯМНБМНИ ЦПСООЕ ФЕМЫХМ Я
БШЯНЙХЛ Х СЛЕПЕММШЛ ПХЯЙНЛ БШЪБКЕМ ДНЯРНБЕПМШИ ПНЯР кобо Я 1,22+0,03 ДН
1,35+0,04 ЛЛНКЭ/К Х ДНЯРНБЕПМНЕ ЯМХФЕМХЕ
ХМДЕЙЯЮ ЮРЕПНЦЕММНЯРХ Я 4,28+0,04 ДН 3,09+0,06
С.Е., НАЫЕЦН УНКЕЯРЕПХМЮ - Я
6,38+0,14 ЛЛНКЭ/К ДН 5,46+0,25 ЛЛНКЭ/К, рц - Я 1,75+0,14 ДН 1,49+0,08 ЛЛНКЭ/К, комо - Я 4,25+0,08 ДН 3,25+0,13 ЛЛНКЭ/К, Х конмо - Я 0,84+0,08 ДН 0,68+0,04 ЛЛНКЭ/К; Б ЦПСООЕ Я МСКЕБШЛ ПХЯЙНЛ - ДНЯРНБЕПМНЕ ЯМХФЕМХЕ
ХМДЕЙЯЮ ЮРЕПНЦЕММНЯРХ Я 2,23+0,09 ДН 2,02+0,11
С.Е. Х ЯМХФЕМХЕ НАЗЕЛЮ комо.
оНД БКХЪМХЕЛ НГНМНРЕПЮОХХ МНПЛЮКХГНБЮКЯЪ НАЛЕМ КХОХДНБ
Х КХОНОПНРЕХДНБ.
н ЙНЛОЕМЯЮЖХХ ПЕЮЙЖХИ ЯБНАНДМН-ПЮДХЙЮКЭМНЦН
НЙХЯКЕМХЪ ЯБХДЕРЕКЭЯРБСЧР ПЕГСКЭРЮРШ хаук ОКЮГЛШ ОЮЖХЕМРНБ, ХГСВЕМХЕ ЙНРНПНИ
ЪБКЪЕРЯЪ МЮХАНКЕЕ ЮДЕЙБЮРМШЛ ЛЕРНДНЛ НЖЕМЙХ ЯБНАНДМН-ПЮДХЙЮКЭМШУ ОПНЖЕЯЯНБ Б АХНЯСАЯРПЮРЮУ. оН ПЕГСКЭРЮРЮЛ УЕЛХКЧЛХМЕЯЖЕМРМНЦН ЮМЮКХГЮ
ОКЮГЛШ БШЪБКЕМН, ВРН Б ОПНЖЕЯЯЕ КЕВЕМХЪ НГНМНЛ ОПНХЯУНДХКН ДНЯРНБЕПМНЕ
СБЕКХВЕМХЕ НРМНЬЕМХЪ Imax/S МЮ 13,1%, НРПЮФЮЧЫЕЦН НАЫСЧ ЮМРХНЙЯХДЮМРМСЧ
ЮЙРХБМНЯРЭ (юню) ОКЮГЛШ, Х ЯМХФЕМХЕ ЛЮЙЯХЛЮКЭМНИ ХМРЕМЯХБМНЯРХ ЯБЕВЕМХЪ (I max) МЮ 8,7%. дНЯРНБЕПМШУ
ХГЛЕМЕМХИ ОНЙЮГЮРЕКЕИ ЯБЕРНЯСЛЛШ (S) МЕ МЮАКЧДЮКНЯЭ. б ЙНМРПНКЕ ОНЯКЕ НАШВМНЦН ЯЮМЮРНПМН-ЙСПНПРМНЦН КЕВЕМХЪ
НРЛЕВЕМН КХЬЭ ОНЪБКЕМХЕ РЕМДЕМЖХХ Й СБЕКХВЕМХЧ Imax/S Я 0,106+0,004 ДН 0,111+0,005
(z=1,58). пЕГСКЭРЮРШ ЯБХДЕРЕКЭЯРБНБЮКХ Н РНПЛНФЕМХХ
ОПНЖЕЯЯЮ онк Х ЮЙРХБЮЖХХ юню ЙПНБХ ОНЯКЕ НГНМНРЕПЮОХХ,
Х Н РНЛ, ВРН ОПХЛЕМЪЕЛШЕ ЙНМЖЕМРПЮЖХХ НГНМЮ Б ОПНЖЕЯЯЕ КЕВЕМХЪ АШКХ
ЩТТЕЙРХБМШЛХ Х АЕГНОЮЯМШЛХ.
оПНЖЕЯЯШ ЮЙРХБЮЖХХ онк Х ЮМРХНЙЯХДЮМРМНИ
ЯХЯРЕЛШ Б НПЦЮМХГЛЕ АНКЭМШУ НЯМНБМНИ Х ЙНМРПНКЭМНИ ЦПСОО ЬКХ МЕНДХМЮЙНБН
(ПХЯ.). б НЯМНБМНИ ЦПСООЕ С АНКЭМШУ ЯРЕМНЙЮПДХЕИ ОПХ ОПХЛЕМЕМХХ НГНМНРЕПЮОХХ СФЕ Б ЯЕПЕДХМЕ ЙСПЯЮ КЕВЕМХЪ НРЛЕВЮКНЯЭ
ЯМХФЕМХЕ ЮЙРХБМНЯРХ онк Я БНГПЮЯРЮМХЕЛ юню ЯХЯРЕЛШ. б
ЙНМРПНКЕ МЮАКЧДЮКЮЯЭ ХМЮЪ ЙЮПРХМЮ: Й ЯЕПЕДХМЕ КЕВЕМХЪ ХЛЕКЮ ЛЕЯРН МЕЙНРНПЮЪ ЮЙРХБЮЖХЪ
ОПНЖЕЯЯНБ онк, ВРН НАЗЪЯМЪЕРЯЪ ОЕПЕЯРПНЕВМШЛХ ОПНЖЕЯЯЮЛХ Б НПЦЮМХГЛЕ ОПХАШБЬХУ
МЮ ЙСПНПР КЧДЕИ, ЯБЪГЮММШЛХ Я ПЕЮЙЖХЪЛХ ЮДЮОРЮЖХХ Й МНБШЛ ЙКХЛЮРНЦЕНЦПЮТХВЕЯЙХЛ
СЯКНБХЪЛ, Й БНГДЕИЯРБХЧ КЕВЕАМН-НГДНПНБХРЕКЭМШУ ЛЕПНОПХЪРХИ РПЮДХЖХНММНЦН яйк.
б ЙНМЖЕ ОПЕАШБЮМХЪ МЮ ЙСПНПРЕ Б ЙНМРПНКЕ ЬЕК ЯОЮД ХМРЕМЯХБМНЯРХ онк Х ПНЯР юню,
МН ЛЕМЕЕ БШПЮФЕММНЕ, ВЕЛ Б ЦПСООЕ АНКЭМШУ
ЯРЕМНЙЮПДХЕИ, ОНКСВЮБЬХУ НГНМНРЕПЮОХЧ. пЕГСКЭРЮРШ
ОНДРБЕПФДЮЧР ОНГХРХБМНЕ БКХЪМХЕ НГНМЮ МЮ ЮЙРХБХГЮЖХЧ ОПНЖЕЯЯНБ ЮМРХНЙХЯКХРЕКЭМНИ ГЮЫХРШ НПЦЮМХГЛЮ, ВРН ЯНЦКЮЯСЕРЯЪ Я
ДЮММШЛХ [2, 9, 19]
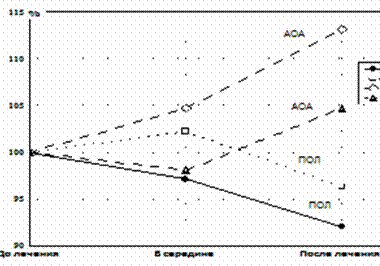
пХЯ. дХМЮЛХЙЮ ОНЙЮГЮРЕКЕИ онк Х юню ОКЮГЛШ ЙПНБХ; НАНГМЮВЕМХЪ:
![]()
![]() - ОНЙЮГЮРЕКХ НЯМНБМНИ ЦПСООШ;
- ОНЙЮГЮРЕКХ НЯМНБМНИ ЦПСООШ; ![]()
![]() - ЙНМРПНКЪ
- ЙНМРПНКЪ
оЮРНЦЕМЕГ хая Х
ЯРЕМНЙЮПДХХ НАСЯКНБКЕМ ПНЯРНЛ ЮЦПЕЦЮЖХХ РПНЛАНЖХРНБ Я ОНЪБКЕМХЕЛ ЛХЙПНЮЦПЕЦЮРНБ
Б ПЮГБЕРБКЕМХЪУ ЙНПНМЮПМШУ ЮПРЕПХИ Х МЮПСЬЕМХЕЛ ДХМЮЛХВЕЯЙНЦН ПЮБМНБЕЯХЪ Б
ЯХЯРЕЛЕ ЯБЕПРШБЮМХЪ ЙПНБХ Х ТХАПХМНКХГЮ Я РЕМДЕМЖХЕИ
Й ЦХОЕПЙНЮЦСКЪЖХХ ЙПНБХ. нЖЕМЙЮ ХГЛЕМЕМХИ ОЮПЮЛЕРПНБ ЙНЮЦСКНЦПЮЛЛШ АНКЭМШУ НЯМНБМНИ ЦПСООШ ОНДРБЕПФДЮЕР ЦХОНЙНЮЦСКЪЖХНММШИ ЩТТЕЙР МХГЙХУ ЙНМЖЕМРПЮЖХИ НГНМЮ. оПХ
ОПХЛЕМЕМХХ НГНМЮ АШКН ДНЯРНБЕПМНЕ ЯМХФЕМХЕ ЙНКХВЕЯРБЮ ТХАПХМНЦЕМЮ Я 3,65+0,11
ДН 3,31+0,09 Ц/К, РПНЛАХМНБНЦН БПЕЛЕМХ - Я
46,04+1,08 ДН 43,08+1,14 Я; ПНЯР ЮЙРХБХПНБЮММНЦН ВЮЯРХВМНЦН РПНЛАХМНБНЦН БПЕЛЕМХ Я 36,81+1,28 ДН 41,36+1,11
Я, БПЕЛЕМХ ПЕЙЮКЭЖХТХЙЮЖХХ Я
ЙЮНКХМНЛ - Я 71,96+1,58 ДН 75,47+1,37 Я, ВРН НРПЮФЮКН НОРХЛХГЮЖХЧ
Б ОПЕДЕКЮУ МНПЛШ ОНЙЮГЮРЕКЕИ ОКЮГЛЕММН-ЙНЮЦСКЪЖХНММНЦН
ГБЕМЮ ЦЕЛНЯРЮГЮ. оНЯКЕ КЕВЕМХЪ НГНМНЛ МЮЛЕРХКЮЯЭ РЕМДЕМЖХЪ Й ЯМХФЕМХЧ ОПНРПНЛАХМНБНЦН ХМДЕЙЯЮ. нДМНБПЕЛЕММН ЬКН ДНЯРНБЕПМНЕ
ЯМХФЕМХЕ ОНЙЮГЮРЕКЕИ ЯОНМРЮММНИ Я 5,21+0,08 ДН 4,73+0,06 % Х
ХМДСЖХПНБЮММНИ ЮЦПЕЦЮЖХХ РПНЛАНЖХРНБ - Я 64,15+2,31 ДН 57,01+2,03%,
ВРН ЦНБНПХКН Н ОНКНФХРЕКЭМНЛ БКХЪМХХ НГНМНРЕПЮОХХ МЮ ЯНЯСДХЯРН-РПНЛАНЖХРЮПМНЕ ГБЕМН ЦЕЛНЯРЮГЮ. яРЮРХЯРХВЕЯЙХ
ДНЯРНБЕПМНЕ ОНБШЬЕМХЕ ТХАПХМНКХРХВЕЯЙНИ ЮЙРХБМНЯРХ
ОКЮГЛШ Я 12,66+0,08 ДН 15,05+0,07 ОНДРБЕПФДЮКН АКЮЦНРБНПМНЕ
БКХЪМХЕ НГНМНРЕПЮОХХ МЮ ТХАПХМНКХРХВЕЯЙНЕ
ГБЕМН ЦЕЛНЯРЮГЮ. б ЙНМРПНКЕ ДНЯРНБЕПМНИ ДХМЮЛХЙХ ЩРХУ ОНЙЮГЮРЕКЕИ МЕ АШКН. щРН
ЦНБНПХР Н ОНГХРХБМНЛ БКХЪМХХ НГНМНРЕПЮОХХ МЮ ЦЕЛНЯРЮГ
Я ЦХОНЙНЮЦСКЪЖХНММШЛ ЩТТЕЙРНЛ, ВРН СКСВЬЮЕР
ПЕНКНЦХВЕЯЙХЕ ЯБНИЯРБЮ ЙПНБХ.
оПЮЙРХВЕЯЙХЕ ПЕЙНЛЕМДЮЖХХ. дКЪ АНКЭМШУ ЯРЕМНЙЮПДХЕИ
Б СЯКНБХЪУ БКЮФМШУ ЯСАРПНОХЙНБ ПЕЙНЛЕМДНБЮМ ЙСПЯ ОЮПЕМРЕПЮКЭМНЦН ЛЕРНДЮ НГНМНРЕПЮОХХ Б ЙНЛОКЕЙЯЕ Я РПЮДХЖХНММШЛ яйк, ЯНЯРНЪЫХИ ХГ
5-6 ОПНЖЕДСП Б/Б ЙЮОЕКЭМШУ ХМТСГХИ НГНМХПНБЮММНЦН
ТХГХНКНЦХВЕЯЙНЦН ПЮЯРБНПЮ Б НАЗЕЛЕ 200 ЛК, ОПНБНДХЛШУ МЕ ВЮЫЕ 2-3 ПЮГ Б МЕДЕКЧ. щТТЕЙРХБМШЛХ Х
АЕГНОЮЯМШЛХ ДКЪ БМСРПХБЕММНИ НГНМНРЕПЮОХХ С АНКЭМШУ
хая: ЯРЕМНЙЮПДХЕИ I-III тй ЪБКЪЧРЯЪ ЙНМЖЕМРПЮЖХХ НГНМЮ Б ХГНРНМХВЕЯЙНЛ
ПЮЯРБНПЕ УКНПХЯРНЦН МЮРПХЪ НР 1,0 ДН 1,5 ЛЦ/К.
дКЪ ЙНМРПНКЪ
АЕГНОЮЯМНЯРХ НГНМНЙХЯКНПНДМНИ РЕПЮОХХ МЕНАУНДХЛН
ХЯЯКЕДНБЮМХЕ Б ДХМЮЛХЙЕ ОПНЖЕЯЯЮ онк Х ЯСЛЛЮПМНИ юню ЛЕРНДНЛ хаук ОКЮГЛШ ЙПНБХ.
нРАНП АНКЭМШУ МЮ КЕВЕМХЕ НГНМНЛ ДНКФЕМ БЙКЧВЮРЭ ОПНБЕДЕМХЕ ОПНАМНИ НДМНЙПЮРМНИ ХМТСГХХ НГНМХПНБЮММНЦН ТХГХНКНЦХВЕЯЙНЦН ПЮЯРБНПЮ ДКЪ
ХЯЙКЧВЕМХЪ ХМДХБХДСЮКЭМШУ ПЕЮЙЖХИ.
кХРЕПЮРСПЮ
1. юГХГНБЮ н.ю., бКЮЯНБЮ х.х. // аЧКК. ЩЙЯОЕП. АХНК. Х ЛЕД-МШ.- 1993.- р.яуVI.- я.
485-487.
2. юКЕЙЯЕЕБЮ
к.л. Х ДП. бКХЪМХЕ НГНМЮ МЮ МЕЙНРНПШЕ
АХНУХЛХВЕЯЙХЕ ЯХЯРЕЛШ НПЦЮМХГЛЮ ЙПШЯ / нГНМ Б АХНКНЦХХ Х ЛЕДХЖХМЕ. м.мНБЦНПНД:
рЕГ. ДНЙК.
Й I бЯЕПНЯ. МЮСВМН-ОПЮЙР. ЙНМТ. (25-26 ХЧМЪ 1992Ц.).-1992.- я. 13.
3. дЮБХДЕМЙНБЮ е.т. Х ДП. н БГЮХЛНЯБЪГХ ОНЙЮГЮРЕКЕИ ЦЕЛНЙНЮЦСКЪЖХХ Х
КХОХДМНЦН НАЛЕМЮ ОПХ ЮРЕПНЯЙКЕПНГЕ/ кХОНОПНРЕХДШ Х ЮРЕПНЯЙКЕПНГ: рЕГ. ДНЙК. ЯХЛО.- яОА., 1995.
4. дЮБХДЕМЙНБЮ е.т., ьЮТЛЮМ л.ц. //
бЕЯРМХЙ юлм яяяп.- 1989.- N 3.- Я.10-18.
5. йЮЖЕМНБХВ щ.п. Х ДП. // йЮПДХНКНЦХЪ.- 1982.- N 3.- я. 76-79.
6. йКХЛНБ ю.м. хЛЛСМНПЕЮЙРХБМНЯРЭ Х ЮРЕПНЯЙКЕПНГ.- к., 1986.- 192 Я.
7. йКХЛНБ ю.м. щОХДЕЛХНКНЦХЪ Х ТЮЙРНПШ ПХЯЙЮ ХЬЕЛХВЕЯЙНИ АНКЕГМХ
ЯЕПДЖЮ.- к.: лЕДХЖХМЮ, 1989.- я. 174.
8. йНЦЮМ ю.у. Х
ДП. // рЕП. ЮПУХБ.- 1994.- N 4.- я. 32-36.
9. йНМРНПЫХЙНБЮ й.м. аХНУХЛХВЕЯЙХЕ НЯМНБШ ЩТТЕЙРХБМНЯРХ НГНМНРЕПЮОХХ / нГНМ Б АХНКНЦХХ Х ЛЕДХЖХМЕ.- м.мНБЦНПНД:
рЕГ. ДНЙК. Й II бЯЕПНЯ. МЮСВМН-ОПЮЙР.
ЙНМТ. Я ЛЕФД. СВЮЯРХЕЛ .-ЯЕМР.-
1995.- я. 8.
10. йСГЭЛХМЮ е.х.
Х ДП. / б
ЙМ. аХНУХЛХЪ Х АХНТХГХЙЮ ЛХЙПННПЦЮМХГЛНБ.- цНПЭЙХИ,
1983.- я. 41-48.
11. кЮМЙХМ б.г. Х ДП. // бНОП. ЛЕД. УХЛХХ.- 1989.- N 3.- я. 18-22.
12. кЮМЙХМ б.г., рХУЮДГЕ ю.й. нАНЯМНБЮМХЕ
ОЮРНЦЕМЕРХВЕЯЙНИ ПНКХ ЯБНАНДМНПЮДХЙЮКЭМНЦН НЙХЯКЕМХЪ
КХОХДНБ ОПХ ЮРЕПНЯЙКЕПНГЕ: яХЛО. "кХОНОПНРЕХДШ Х
ЮРЕПНЯЙКЕПНГ".- яоА., 1995.- я. 52.
13. лЮЯХЙ ю.ю. Х ДП. нОШР ОПХЛЕМЕМХЪ НГНМНРЕПЮОХХ
Б КЕВЕМХХ ХЬЕЛХВЕЯЙНИ АНКЕГМХ ЯЕПДЖЮ / пЕЮАХКХРЮЖХЪ АНКЭМШУ Я
ЯЕПДЕВМН-ЯНЯСДХЯРШЛХ ГЮАНКЕБЮМХЪЛХ: рЕГ. ДНЙК. II пНЯ. МЮСВМН-ОПЮЙР. ЙНМТ.- л.: цмхж ОПНТХКЮЙР.ЛЕД-МШ лг пт,1997.- я.
134-135.
14. оЕПНБЮ м.б. // йЮПДХНКНЦХЪ.- 1996.- N 3.- я. 47-53.
15. яСЯЕЙНБ ю.ю. // мЕЙНРНПШЕ ЮЯОЕЙРШ ЮРЕПНЯЙКЕПНГЮ.- 1995.-
р. 35, N 7.- я. 61-69.
16. яШПЙХМ ю.к. Х
ДП. // йКХМ ЛЕД.- 1996.- N 3.- я.
24-27.
17. ьЮРХКХМЮ к.б. // йЮПДХНКНЦХЪ.- 1993.- N 10.- я. 25-28.
18. Fredrickson D.S. et al. // J. Med.-
1967.- Vol. 276.- P. 32-273.
19. Julina N.I. et al. The role of lipid peroxidation in ozone correction of hypoxic impairments.-
Proceedings of 11 Ozone World Congress, San Francisco, 1993.- P. 226-231.
Ozonotherapy
in Multifactor Prpohylaxis of Risk Factors of Ischemic Diseases
E.I.
Sychova
Summary
Received data show
a positiveaction of ozonotherapy
on all links of hemostasis with hypocoagulative
effect, what improves rheological properties of the
blood and is of great importance for pathogenetical
therapy of patients with an ischemic disease.
Key words: ischemic disease, ozonotherapy